Cuando la curación se estanca: una nueva esperanza para las heridas diabéticas
Introducción
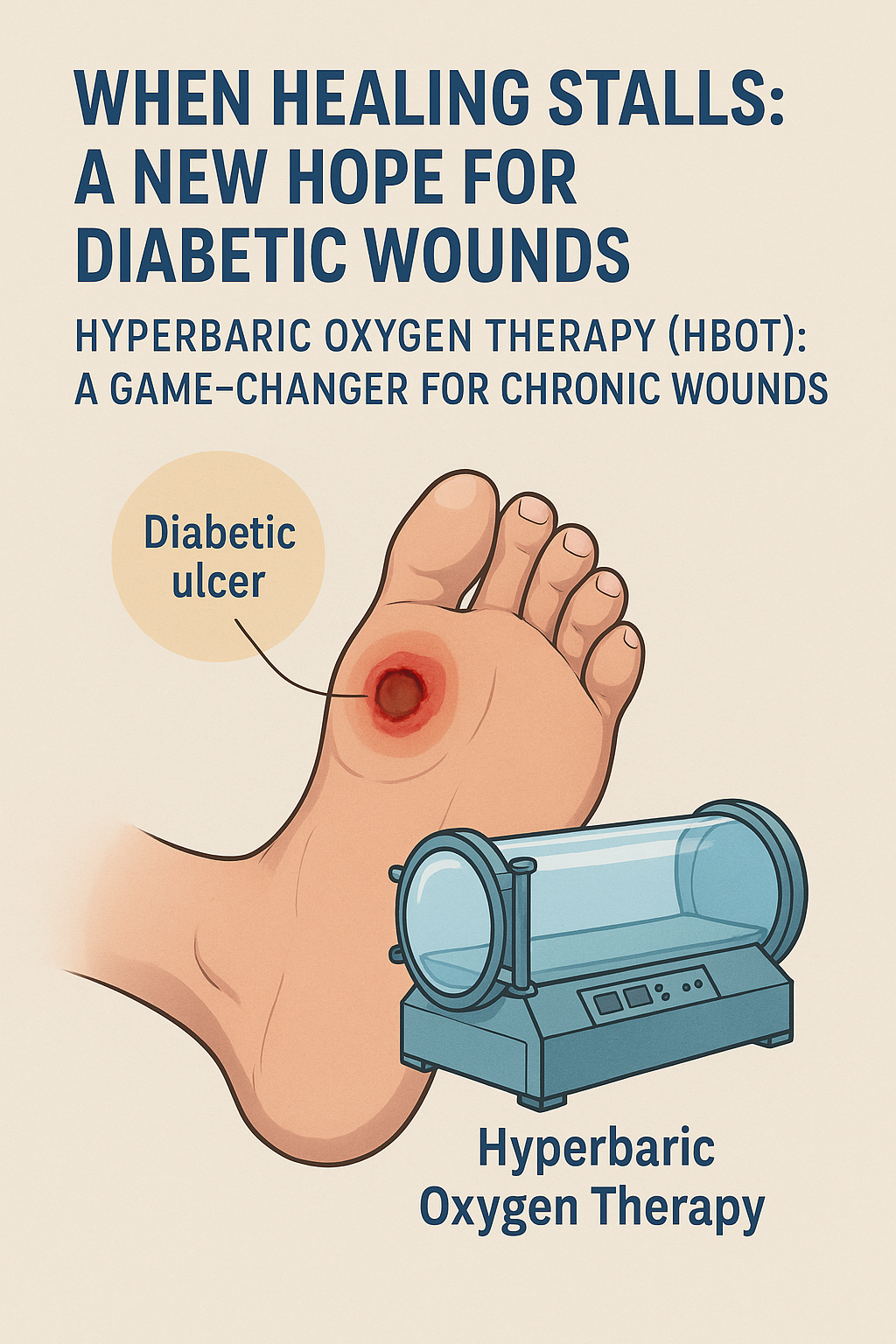
La diabetes es más que un problema de azúcar en la sangre. Para millones de personas en todo el mundo, erosiona silenciosamente la capacidad del cuerpo para sanar. Entre sus complicaciones más insidiosas se encuentran las úlceras crónicas del pie : heridas que se resisten a cerrarse y se convierten en una puerta abierta a infecciones, amputaciones e incluso la muerte. La crisis oculta de las heridas que no cicatrizan.
Se estima que el 15% de las personas con diabetes desarrollarán una úlcera en el pie a lo largo de su vida. Estas heridas, a menudo pequeñas e indoloras en sus primeras etapas debido a la neuropatía diabética, pueden derivar rápidamente en infecciones graves. Lo que comienza como una lesión leve —quizás causada por un zapato mal ajustado o un corte inadvertido— puede convertirse en una herida supurante resistente a los tratamientos convencionales. Los protocolos estándar para el cuidado de heridas incluyen la descarga de presión, el desbridamiento, el control de infecciones y la cicatrización húmeda de la herida. Sin embargo, incluso con un cuidado meticuloso, muchas úlceras no responden . Esto es especialmente cierto en casos complicados por mala circulación periférica o daño microvascular , que privan al tejido del oxígeno y los nutrientes que necesita desesperadamente. El costo del fracaso .
El coste humano es asombroso: la diabetes es responsable de más del 80 % de las amputaciones no traumáticas de miembros inferiores. Pero la carga financiera es igual de grave. Las heridas crónicas aumentan significativamente las hospitalizaciones, las consultas externas y los cuidados a largo plazo. Peor aún, los pacientes sometidos a amputaciones mayores tienen una tasa de mortalidad a 5 años comparable a la de algunos tipos de cáncer. ¿Por qué no cicatrizan estas heridas?
La cicatrización de heridas es un proceso altamente coordinado que involucra inflamación, regeneración tisular y remodelación. El oxígeno es fundamental en cada etapa, desde la eliminación de bacterias hasta la formación de nuevos vasos sanguíneos. Sin embargo, en las personas diabéticas, este proceso se ve afectado. Un nivel alto de azúcar en sangre endurece las arterias, perjudica la respuesta inmunitaria y restringe el suministro de oxígeno, creando un "atasco" biológico que bloquea la cicatrización constantemente. Entonces, ¿qué pasaría si pudiéramos suministrar más oxígeno directamente?
Aquí es donde una terapia menos conocida, pero eficaz, está marcando la diferencia. La oxigenoterapia hiperbárica (TOHB): Un cambio radical para las heridas crónicas.
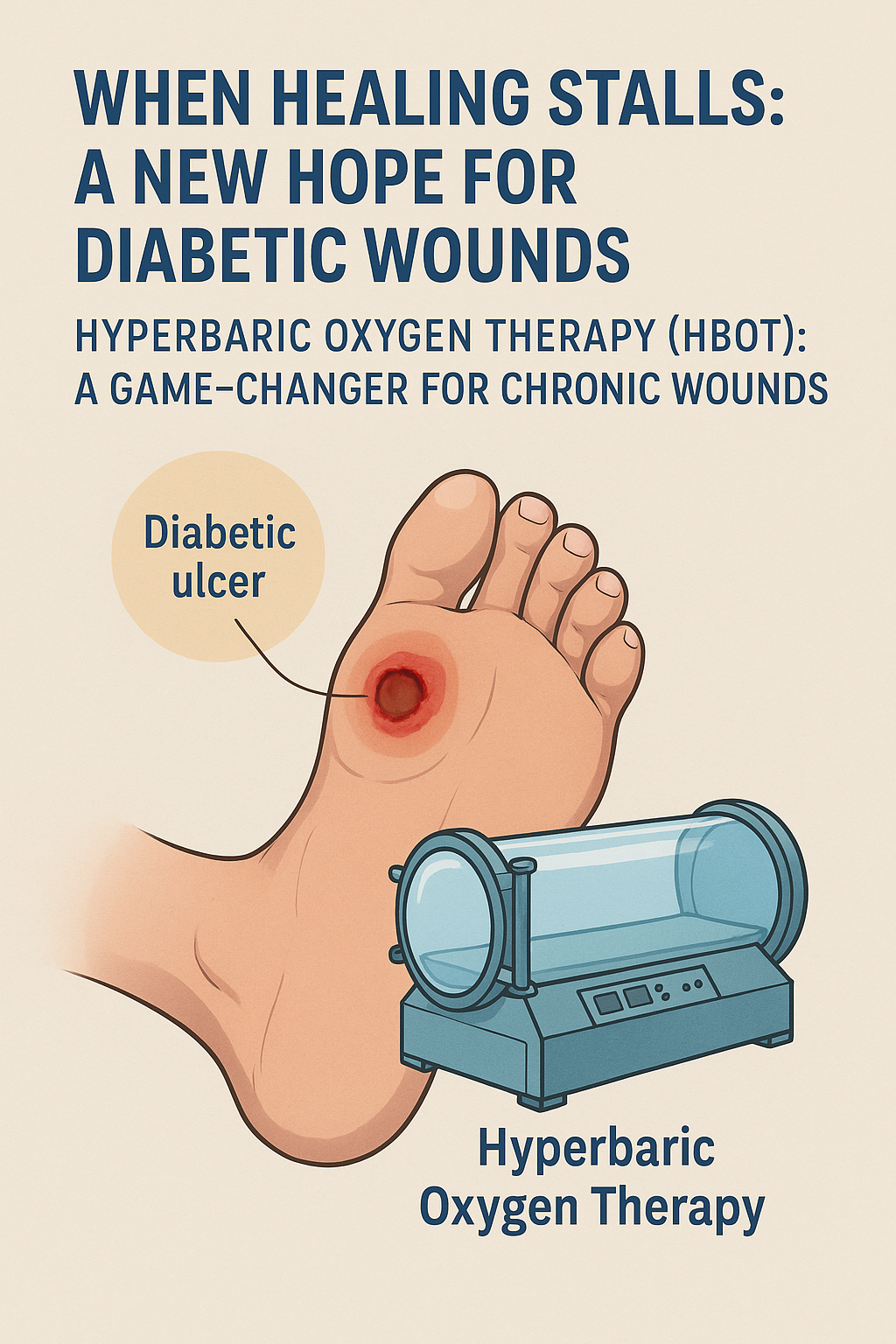
La TOHB consiste en respirar oxígeno al 100 % en una cámara presurizada, saturando la sangre con oxígeno y distribuyéndolo profundamente en los tejidos que lo han estado privando. En el caso de las heridas diabéticas, esto significa:
- Mayor producción de colágeno y reparación de tejidos.